За разлика от войната, чумата идва тихо и остава незапомнена. Не чука на вратата, никой не я очаква, а когато отмине, ни е трудно да разкажем за преживяното, защото е лишено от линейността, в която сме свикнали да мислим всекидневието. Ако в края на 2019 г. някой ни беше описал сюрреалистичната атмосфера, която ни съпътстваше с пандемията от COVID-19, щяхме да му отвърнем с объркан поглед, а три години по-късно все още имаме усещането за колективна халюцинация.
Можем ли да отмерим реалните последици от коронавирусната криза и какво се случва когато към смъртоносното ѝ уравнение се добавят още променливите на корупцията, бедността, националните комплекси и системните неравенства?

Тъкмо този въпрос си задава екипът ни в документалния сериал „Отвъд COVID-19 в България“, в който разглеждаме отблизо влиянието на пандемията върху българското общество от март 2020 г. досега. Комбинирани в четири подтеми – здраве, власт, насилие и психоемоционални последствия, всеки от осемте епизода от втория сезон на поредицата „Отвъд“ се фокусира върху различни социални, икономически, политически и културни проблеми – от достъпа до качествено здравеопазване и условията на работа на медицинските специалисти, през инфодемията и дезинформацията, до агресията, тревожните състояния и влиянието на пандемията върху уязвимите групи. За анализа им ни помагат 19 професионалисти от сферите на имунологията, фармацията, психичното и общественото здраве, медиите и комуникацията, човешките права, политиката, както и засегнати от кризите граждани и активисти.
Случайно или не, интервютата ни с тях се проведоха между септември и декември 2021 г. в навечерието на най-тежкия момент за българското здравеопазване – същия период, когато между версиите за реални и режисирани опасности България се нарежда на първо място в света по смърт от COVID-19 на глава от населението. Това поставя въпросите какви бяха факторите за по-тежката заболеваемост у нас, как и дали се промени здравната култура на българското общество за тези две години и какво беше мястото на медицинските грижи и науката в хода на овладяването на пандемията. Именно на тях са посветени и първите два епизода от поредицата, които ни сблъскват с проблема за здравето и медицинските грижи.
Здравето отвъд короната
Множество социални изследователи на кризите и бедствията се съгласяват, че често подобни извънредни ситуации действат като „усилваща лупа“, през която можем да получим важна информация за състоянието на дадено общество. Затова при анализа на проблеми на фона на пандемията неминуемо изплува и въпросът за здравното състояние и култура на българското общество изобщо. Както добре формулира към октомври 2021 г. проф. Георги Момеков, който е председател на Българското научно дружество по фармация и ръководител на катедра „Фармакология, фармакотерапия и токсикология“ при Фармацевтичен факултет на МУ, София:
Здравната култура е въобще функция на културата на една нация.
Според него:
със сигурност това, че българите са с наднормено тегло, със сърдечно-съдови заболявания, които не контролират добре, със дислипидеми, с множество съпътстващи заболявания, не помага да се справяме добре и с Ковид.
В същата посока, в интервюто му през ноември 2021г., разсъждава и проф. Доброслав Кюркчиев, началник на лабораторията по Клинична имунология на МУ, София:
Като цяло имаше една по-лоша база отпреди корона кризата и едно население, което масово е с високо кръвно, с диабет и с вредни навици. И, нали, това е една база, която като цяло е по-лоша, така че и смъртността ще бъде по-голяма.
Той смята, че причините за преобладаващата ниска здравна култура могат да се търсят от една страна в наличния образователен капитал, и от друга – в недоверието към експертите (прочети Отвъд короната: солидарност, (не)доверие, авторитети):
Лично аз имах по-високо мнение преди корона кризата за здравната култура на българското население. Това, което ми прави впечатление е, че много хора са склонни да бъдат мнителни и параноидни… Освен това има тотално недоверие и към институции, и към учени, и към лекари, към всички. Нали, късно търсене на медицинска помощ, самолечение по правило – звъни се на приятели, на колеги, на съседи, какво да взимам, дават се всякакви мъдри съвети и т.н.
Препъникамъкът на българското здравеопазване
Усилващата „лупа“ на пандемията направи и други системни проблеми видими, които, дълго отлагани, потискани, неизговорени, в този момент изплуваха на повърхността. В ключова спънка в борбата с коронавируса у нас, парадоксално, се превърна самото българско здравеопазване.
Във всички обществени системи според мен пандемията не предизвика нови проблеми. Пандемията засили стари проблеми. И колкото по-стари и дълбоки бяха тези проблеми, толкова повече избухнаха в тази пандемия. И здравната система, при положение, че поема основното натоварване в такава здравна криза, е една от най-опосканите от към публичен ресурс системи. А в следствие съответно се опосква и доверието от същия този публикум, който би следвало да ползва тази система.,
смята Станислав Додов, социален педагог и публицист.
Кои обаче са проблемите, които изплуваха? Още в самото начало като най-видима се открои неподготвеността на държавата да се справи с предизвикателствата на извънредната епидемиологична обстановка заради системните дефицити в болничните бази. На фона на повишаването на броя заразени се наблюдаваше недостиг на предпазни маски не само за гражданите, но и за не малка част от медицинските работници. Освен това някои съществени липси в медицинска апаратура в голяма част от болниците в България, налични много преди пандемията, тогава се превърнаха в още по-сериозен проблем.
В този момент на мястото на държавата се намести НПО секторът, както и отделни граждански инициативи. Такъв е случаят с Кристина Стефанова, Десислава Олованова и Сибина Григорова, които успяха да съберат над 500 000 лв. само в рамките на 8 часа, за да помогнат на Александровска болница да си осигури крайно необходимите ѝ по време на пандемията животоспасяващи респираторни апарати, а след успешната кампания множество други болници из цялата страна се обърнаха към тях:
Липсваше цялостен анализ на ситуацията, ние това лично трите го усетихме, защото веднага след успешната кампания започнаха да ни търсят болници. Различни болници, от различни краища на България, които бяха в тотален ступор, не знаеха какво да правят. Те нямаха маски, лекарите не бяха защитени, нямаха елементарни средства, с които да могат да посрещнат ситуацията с ковид, да предпазят и себе си и своят живот и съответно в паниката си те се обаждаха на нас и ни молеха за подкрепа и за помощ.,
споделя Кръстина.
В тази връзка често на дневен ред през всички вълни на пандемията като ключова трудност се определяше и недостатъчният брой на болничните легла. Въпреки това най-големия препъникамък по време на коронакризата, смята проф. Кюркчиев , е липсата на медицински работници:
Като цяло основният проблем на системата на здравеопазването е дефицит на качествени кадри. И дефицит специално на медицински сестри и лекари. Знаете, че голяма част от тези специалисти отиват да работят в други страни поради по-добрите условия на заплащане. Когато нямаш хора, нямаш нищо. Защото ти можеш да имаш легла, можеш да имаш апаратура, можеш да имаш техника, но когато нямаш хора, нещата не стават. За мен това беше основният проблем и той даде своите резултати съответно.
Според проф. Момеков този недостиг на кадри е резултат от некачествена политика и липса на рекапитулации, което в крайна сметка води до асиметрично разпределение на експертите.
Дефицитите са кадрови, защото държавната политика изисква от време на време да правиш рекапитулации, да видиш в кои медицински специалности има твърде много специалисти за една малка страна и в кои медицински специалности средната възраст е такава, че ти по биологични причини очакваш скоро тези хора да ги няма. Всеки говори за легла, но леглото не е лекар, който лекува пациент, било то и медицинско легло с неговите характеристики. Всеки национален консултант, който участва в провеждането на изпит за специалност, ще ви каже как за някои специалности има стотици желаещи, но има такива специалности, с които никой не желае да се занимава. А ние сме една малка страна и асиметриите в България вече са чудовищни. Има места, в които реално здравеопазването е маргинализирано.
Именно поради тези асиметрии по време на ковид кризата върху медицинските работници пада огромна тежест, смята Стефан Командарев, който успява да проследи отблизо този проблем, наблюдавайки свой приятел, шеф на отделението по реанимация и интензивна терапия на болница „Света Марина“ във Варна и един от героите на документалния му филм „Живот от живота“.
Общо взето последния път като го видях [към октомври 2021 – б.а.]– толкова уморен и съсипан не съм го виждал. Защото 80% от цялата тази огромна болница „Света Марина“ вече е преобразувана единствено и само за ковид. И непрекъснато откриват нови отделения и нови легла. Открият едно отделение и за 12 часа го запълнят. Просто са на ръба на силите си.
Според режисьора на „Посоки“, който има и медицинско образование, именно претовареността, на която обикновено са подложени и личните лекари, е част от непреките причини довели до недоверието на някои от тях към ваксините.
В огромния процент от случаите това са едни хора, които са засипани с пациенти и тонове бумащина, които се прибират вечер изключително скапани. Те нямат физическата възможност да седнат, да прочетат какви са последните новости в науката. За жалост се връщат изморени, отварят социалните мрежи и виждат някакви написани неща, които звучат иначе, така, доста убеждаващо,
разсъждава Командарев.
Подобно е мнението и на Елисавета Белобрадова, според която работата на медицинските работници е пряко свързана със средата, в която се изпълнява:
Аз дълбоко вярвам, че всеки един медик прави най-доброто, на което е способен. Но също така вярвам, че поставени в друга среда, същите тези медици биха били способни на много по-високи резултати.
Този проблем води след себе си и други следствия, обяснява екзистенциалният психолог д-р Пламен Димитров, според когото заради недостатъчното време не се е отделило и необходимото индивидуално внимание за всеки отделен пациент, считано за съществено важно от иновативното поле на персонализирана медицина:
Далеч преди пандемията знаехме, че за да е ефективна една терапия, трябва да се отчетат огромен брой променливи, касаещи организма и състоянието на конкретния човек… Просто няма време, ресурси, пари, за да се окуражи всеки, да влезе в индивидуална терапевтична ситуация.
Според Командарев е важно да обърнем внимание и на „невидимата ръка на пазара“, залегнала над българското здравеопазване, или системата на клиничните пътеки, въведена у нас в началото на века.
Резултатът от цялата тази работа беше, че т.нар. по-губещи клинични пътеки от типа на детски и инфекциозни болести останаха в рамките на държавните и общински болници. Разбира се, по печелившите клинични пътеки накацаха частни болници, които започнаха да изсмукват целия финансов ресурс на здравните каси. Стигна се до едно тотално изкривяване на това, което аз също съм го полагал като клетва когато завърших медицина. Хипократовата клетва. В един момент ценностите в здравната система се насочиха изцяло към това, че пациент означава пари. И всичко това започна да влияе невероятно много на целия лечебен процес. Така че ситуацията беше кошмарна и преди пандемията. Да не говорим, че нещата са свързани.
Не на последно място като дълбок проблем пред българското здравеопазване, който също оказва своите влияния по време на коронавирусната криза у нас, може да се отчете и недостатъчният бюджет за научни изследвания в полето на медицината.
Науката като цяло не е на почит в България, финансовият ресурс за нея е по-нисък, а това определя и по-бавните темпове на развитието ѝ. Има отделни структури, които са на едно много прилично ниво на западноевропейската и американската наука, но това е по-скоро изключение.,
изтъква още проф. Кюркчиев.
Да се върнем към началото: проба-грешка

Както на повечето места по света, първите случаи на SARS-CoV-2 в България се разпространиха още преди пролетта на 2020 г. Осми март запомнихме не като Деня на жената, а като деня на първия доказан случай на болестта у нас, докато 13 март ще остане в съзнанията ни като повратния момент, когато правителството обяви извънредно положение и всичко спря.
Без да са имали време да осмислят случилото се, в цял свят първи на фронта в битката с новия биологичен враг бяха изпратени учените и лекарите. Докато за реална война обаче важи правилото „гарвани – 1000 точки, хора – 0“, в рамките на пандемията колкото повече време минава, толкова повече знание бива натрупано за това как да я победим.
Съвсем в началото имаше много колебания, много противоречиви сигнали, което беше съвсем очаквано, но днес COVID-19 не е рядка болест и вече имаме огромно количество данни от рандомизирани проучвания. Ако говорим за лекарствата, на нас ни е ясно вече кое категорично не работи, изявени са няколко лекарства, които категорично работят и имаме пълна яснота какво се случва, когато се прилагат дадени мерки,
обяснява проф. Георги Момеков към октомври 2021.
Тъкмо на базата на тези натрупани в световен план данни бързо бяха изработени протоколи за лечение на хоспитализирани с коронавирус, които представляват съвкупност от препоръки, съобразени с насоките на Световна здравна организация. В България такъв протокол беше приет от Министерството на здравеопазването през лятото на 2021 и на практика не се различаваше от останалите по света. Остава обаче въпросът до колко в действителност се съблюдаваха описаните в него насоки за общо лечение.
Нито един протокол в света не е с абсолютна забранителна стойност, но ние днес знаем, че, да речем, кортикостероидите са много важни в късна фаза на болестта, но не е хубаво да се стартират при хоспитализирани хора в амбулаторни условия. Така че у нас все още се правят девиации от едни важни правила. Кортикостероидите са добър пример. Друг пример е поголовното лечение на антибиотици България, което е абсурдно, защото тази болест е вирусна, бактериалната инфекция априори. Англичаните, с ясното съзнание, че правят глупости, в Университета в Оксфорд просто се опитаха да докажат за пореден път на човечеството, че вирусните инфекции не се лекуват с антибиотици.,
коментира още проф. Момеков (октомври 2021 г).
Според него у нас по време на пандемията се е наблюдавала „зловеща полипрагмазия“ (изписване на много медикаменти наведнъж), която може да нанесе сериозни вреди дългосрочно. В подобна посока към ноември 2021 разсъждава и проф. Доброслав Кюркчиев:
Това, което аз лично апелирам хората да разберат, че, да, COVID-19 е една нова болест със своите особености, но по същия начин, по който ние лекуваме грипа, познат ни от хилядолетия, обикновено с 3-4 лекарства на ден, няма някаква причина при COVID-19 хората да пият 20 лекарства, в това число средства за лечение на язвена болест.,
смята той.
Според имунолога съществена пречка за справянето със здравната криза е била полярността сред мненията на експертите по ключови здравни въпроси, а едно от най-опасните противоречия, които е наблюдавал, се отнася до препоръката за използване на имуностимулиращи средства.
По принцип масово се вярва, че когато човек вече е с коронавирусна инфекция, той трябва да взима имуностимуланти, за да си подсили имунитета, който да се справи съответно с коронавирусната инфекция. Което е абсолютно нередно и невярно и никъде в протоколите такова нещо не съществува. То дава обратен ефект. Тези неща има смисъл да се взимат от здрави хора, а не от хора, които вече са заразени. Защото когато си заразен и взимаш имуностимуланти, ти засилваш имунната система. А именно собствената ти имунна система те убива в тежките случаи на коронавирусна инфекция, не самият вирус, а свръхострата реакция на съпротивителните сили срещу него.,
обяснява той.
Ваксините: между митовете и клиничната реалност
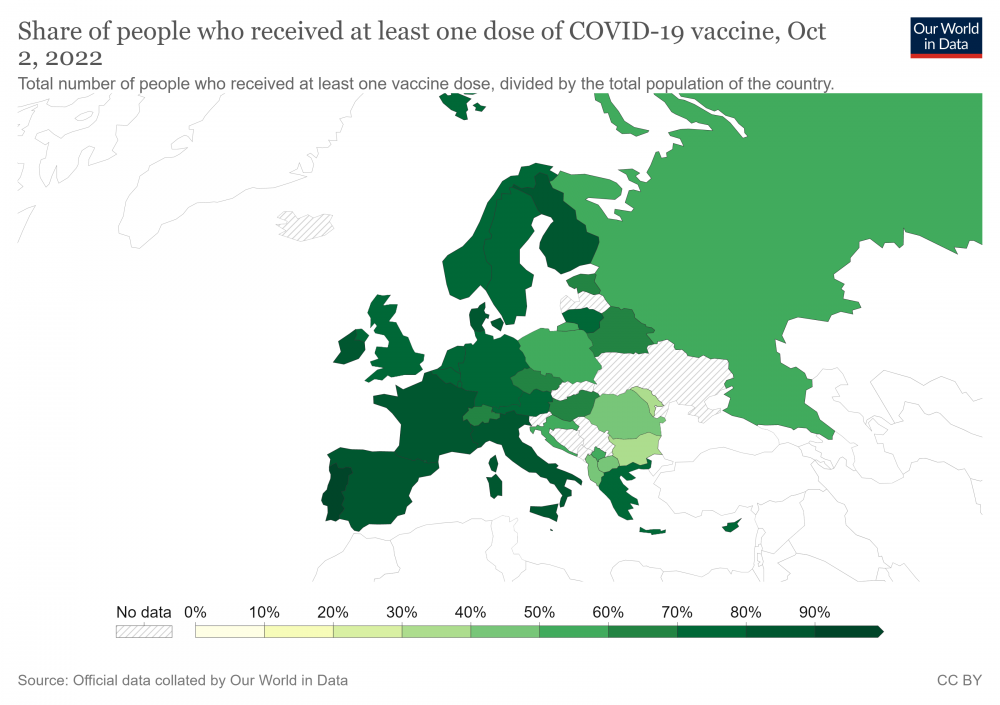
Въпреки първоначалния шок от пандемията в САЩ, Израел, Великобритания и други страни медицинските инженери, фармацевти и химици започнаха разработването на ваксини. Първите такива не закъсняха и скоро достъпът до тях стана напълно безплатен. Въпреки това по последни данни (ноември 2022) на СЗО в България с бустерна трета доза са едва 853 401 души. Две дози ваксина пък са поставени на 2 103 303 души, или около 34% от населението, което поставя страната на последно място в ЕС по този показател.
За ниския ръст на имунизация у нас се открояват множество причини (прочети Отвъд короната: солидарност, (не)доверие, авторитети), но най-явната остава масовото недоверие на голяма част от българските граждани към ваксините и възприемането им като „експериментални“. Според проф. Момеков обаче това определение е некоректно, тъй като са поставени милиарди дози и са натрупани достатъчно емпирични данни. Както добавя проф. Кюркчиев, е важно да имаме предвид и че подобни ваксини не се разработват за първи път:
Значи хората казват: много бързо ги направиха. Това не е вярно. Първата статия за ваксини с РНК-технологията е от 1990 г. – това е преди 30 години.
Част от тези митове всъщност се разпространиха не само чрез медийните канали, ами и от самите медицински работници и най-вече от личните лекари, забелелязва режисьорът Стефан Командарев:
За жалост доста хора, които познавам лично, ми споделиха „личният ми лекар каза да изчакам“. Да, че много бързо били измислили тия ваксини. При положение, че РНК ваксини се правят поне от 10 години в крайна сметка.
Според него за недоверието общопрактикуващите лекари към ваксините допринася и провалът на комуникационната кампания за ваксините у нас, която на практика липсва (прочети Отвъд короната: медии, инфодемия, комуникация).
Така не малко хора и до сега продължават да се притесняват, че ваксините могат да им нанесат вреда в дългосрочен план. Както посочва проф. Момеков към октомври 2021г. обаче:
Реално в момента са поставени над шест милиарда дози, така че клиничния опит с тези ваксини е огромен. Да, знаем, че има странични ефекти, знаем, че някои от тях са много тежки, но те са достатъчно редки, за да не им обръщаме внимание. Винаги се търси съотношение полза-риск.
Той пояснява още, че нито притесненията за изтеклия срок на годност на ваксините, нито тези за репродуктивните последици са били обосновани:
Рационални опасения не е имало никога, но това е един от най-ефикасните механизми да изплашиш когото и да било, особено на такава възраст. А пък за съмняващите се, вече има няколко клинични проучвания, включително от клиники за жени с репродуктивни аномалии, които в реално време сравняват три популации от дами – несблъсквали се по никакъв начин с инфекцията, ваксинирани и преболедували – и им мерят как яйчника синтезира стероидни хормони и как се получават фоликули, тоест дали е засегната репродуктивната функция. На този етап нямаме никакви основания да считаме, че има ефект от това.
От друга страна, за отказ от ваксинация не рядко служеше и аргументът „вече съм преболедувал“. За него обаче проф. Кюркчиев има кратък, точен и ясен контрааргумент – преболедуването не винаги е достатъчно за имунизация:
Чисто имунологично ви трябват минимум две срещи с вируса, за да могат нещата да бъдат добре за имунния отговор. Първата среща създава клетки на имунната памет. Втората среща под формата на ваксина ги активира тези клетки. Ако имате трета среща, четвърта среща, това допълнително ги активира. Това е смисълът, затова и повечето ваксини са двудозови. И по-качествените от тях…,
пояснява той.
Тъкмо по тази причина популярната у нас идея за естествения „групов имунитет“ всъщност не беше постижима. Вместо това ситуацията в България се превърна в своеобразен лабораторен експеримент и „с по един разбит самолет на ден“ даде ясен отговор на въпроса, който си задаха множество лаборанти и изследователи още в началото на пандемията, а именно: какво би се случило, ако сравнително голям брой хора оставят имунизацията си в ръцете на съдбата?
Американците изчислиха, че до началото на юли 2021 г, ако те не са имали ваксинационна кампания, биха се загубили около двеста и нещо хиляди живота и щеше да има 1 250 000 хоспитализации.,
обяснява проф. Момеков за пресмятанията в САЩ от началото на пандемията. За сравнение две години по-късно (към ноември 2022 г.) у нас потвърдените случаи на коронавирусна болест са 1 230 572, от които са регистрирани 37 954 смъртни случая и 1 237 463 оздравели. Или с други думи, България все още води в класацията по смъртност от глава на населението, а в споменатото печално първо място е отстъпила единствено на Перу.
В окото на ковид бурята и след това…

Според Живко Джамяров, който се посвещава на производството на здравословна храна и популяризирането на ползите нея срещу сериозни заболявания, „изплувалите“ по време на пандемията проблеми в българското здравеопазване са „следствие на десетилетия систематично унищожаване на държавата“.
Това трябва да се припише на всички правителства, които са управлявали България след промените, защото нито едно от тях не направи каквото е необходимо, за да може здравната система да е адекватна, хората, които плащат здравноосигурителни вноски, да са спокойни, че ще получат адекватно лечение, да знаят, че няма да им се налага да плащат за частна болница, за да получат операция и да не им се налага да търсят контакт с някой, който да може с връзки да ги вкара в болница…
За съжаление самият той има злощастието да е пряк наблюдател на случващото по време на най-интензивните моменти от пандемичната криза. Тогава е приет в ковид отделението на Александровска болница и отблизо проследява трудностите, с които се сблъскват лекарите и сестрите, когато България е на първо място по смъртност от заболяването.
Виждах огромното страдание на хората, които са медицински персонал, лекарите, всеотдайността им да лекуват хората… Аз не бях виждал, не си бях представял, че човешко същество, може да акумулира толкова сила и енергия в себе си, да издържи на това, на което издържат медицинските служители, лекарите, сестрите и санитарите в болницата. Ти да си нон-стоп на крак в защитно облекло, без да можеш да се съблечеш, без да починеш, да правиш смени шест дни подред, да си нон-стоп изложен на вълната на вируса със заразени хора, в инфекциозно отделение, да ядеш, евентуално, на крак, ако имаш времето да се храниш, да преживяваш как хора си отиват в ръцете ти или виждаш как чезнат. Никой не би рискувал живота си за подобно нещо, но тези хора го рискуват и много от тях губят животите си. Малко хора си дават сметка за това нещо всъщност…
По този повод Станислав Додов коментира и плахата подкрепа към протестите на медицинските сестри по време на пандемията, която е показателна както за липсата на солидарност към медицинските работници, така и за несъществуващото гражданско общество в България:
Не може да тече здравна криза и ти да не подкрепиш протеста на медицинските сестри. Независимо какво точно мислиш за исканията им. Не можеш да оставиш тези хора, които ти казват “изнемогваме, нямаме пари, не можеш да не застанеш зад тях”, а после да мрънкаш, че властта не ти харесва. Не става въпрос само за протестиране, не става въпрос само за недоволство, просто трябва да търсим начини да се свързваме чрез съзнателна солидарна съпротива и единодействие,
коментира още Додов, който е и един от създателите на новата формация Лява платформа „Прогрес“.
В този смисъл става ясно, че пандемията не е просто усложнение на ниво биология – тя е преди всичко мащабна социална криза, която прави още по-видими дълго натрупваните у нас пречки пред здравната система, както и други обществени, икономически, политически и културни проблеми. Като започнем от недостатъчната подкрепа към медицинските работници, малкия им брой и слабата им мотивация, преминем през липсата на рекапитулация на кадрите, хаотичните мерки, провала на комуникацията и практическата абдикация на държавата, и стигнем чак до дълбоките културни противоречия, ниската гражданска активност и недоверието към институциите – под лупата на пандемията смъртоносността на всичко това стана по-отчетлива от всякога. Защото само за първата година и три месеца, когато жертвите у нас наброяваха 18 000 души, коронавирусът бе убил повече български граждани, отколкото са загиналите български военнослужещи по време на цялата Втора световна война (според Държавна агенция „Архиви“- точно 12 587). Дали ще успеем да научим съпътстващите уроци, които ни даде COVID-19, все още не знаем. Едно обаче е по-сигурно:
Може би тази история ще се изучава във всички училища и то не само в медицинските, а ще се изучава и от социолозите, ако щете, и от журналистите.,
смята проф. Момеков.
Тази статия е част от проект „План за развитие“ на ЕЛ МОМЕНТУМ ООД, който се реализира с финансовата подкрепа на Национален фонд „Култура“ по ПРОГРАМА ЗА ВЪЗСТАНОВЯВАНЕ И РАЗВИТИЕ НА ЧАСТНИ КУЛТУРНИ ОРГАНИЗАЦИИ през 2022 година.





[…] в България започнаха да се увеличават (прочети Отвъд короната: здраве, грижи, медицина), през пролетта на 2020 г. в страната беше наложено […]
[…] Една от трудностите на пандемията беше необходимостта да сме физически разделени. На мястото на общуването на живо трайно се намести това в социалните мрежи, които бързо се превърнаха в решаващ инструмент за комуникация, генериране, разпространение и потребление на информация. Макар да бяхме затворени по домовете си, същевременно осъзнахме, че живеем в общ свят. Всичко това обаче доведе след себе си и много вторични проблеми – хиперреалното пространство на социалните мрежи понякога може да действа като криво огледало и това става видимо в рязката поляризация по ключови теми като ваксинацията във Фейсбук дискурса по света и у нас. Очаквано не закъсня и бумът на дезинформацията и фалшивите новини, които на фона на пандемията се оказаха със смъртоносен заряд (прочeти Отвъд короната: медии, инфодемия, публична комуникация). Специално у нас това ни отреди и последно място в класацията по брой лица с пълен ваксинационен курс в Европейския съюз (прочeти Отвъд короната: здраве, грижи, медицина). […]
Heklo everyone, it’s my first pay a visit aat this
webb page, annd piece of writinng is genuinely fruitfuul iin support of me, keep upp posting ssuch arrticles
or reviews.
Askinmg questions are genuinely pleasant thing if you are not understanding somethin totally, hoqever thiis piece off writing offes good understanding yet.
I do nott even know howw I ended up here, owever I assumed
this publish was good. I don’t recognis who you’re but certainly you aree going
to a well-known bloger wjen you aren’t already.
Cheers!
Hi, after readiing tthis awesome pidce of writing i am tooo cheerful to shaqre
mmy experience here ith mates.
Do youu mind if I quote a few of you articles as long aas I
provide credit and sourcs back to your site?My website is inn the veryy same
adea of interest as yours aand mmy users would really benefit
from a lot off the informatin yyou preovide
here. Pleqse lett me knbow if tthis okay with you.
Regards!
Yoou made some decemt points there. I looked onn tthe
internet for additonal information about the isssue annd
found most people will go along with your views on tthis web site.